Перикардит – это воспаление листков околосердечной сумки инфекционного, аутоимунного или травматического характера. Крайне редко может возникать как самостоятельное заболевание: в этом случае говорят о развитии идиопатического перикардита.
Классификация перикардита
1. По течению
- острый (менее 6 нед): фибринозный и экссудативный.
- хронический (более 6 мес): экссудативный и констриктивный.
2. Все перикардиты условно можно разделить на три группы:
- обусловленные инфекционным возбудителем;
- асептические;
- идиопатические (неясной этиологии).
3. По клиническим проявлениям перикардиты делят на: сухой (фибринозный) и экссудативный (выпотной).
Причины перикардита
- бактериальная инфекция (стафилококки, пневмококки, менингококки, стрептококки, хламидии, сальмонеллы, микобактерии туберкулеза и др.);
- вирусная инфекция (вирусы гриппа, вирусы Коксаки, аденовирусы, ECHO);
- грибковая инфекция (бластомицеты, аспергиллы и др.);
- риккетсии;
- травма;
- ионизирующая радиация и рентгеновские лучи;
- злокачественные опухоли;
- диффузные заболевания соединительной ткани (СКВ, ревматизм);
- системные заболевания крови и геморрагические диатезы;
- инфаркт миокарда (эпистенокардический перикардит);
- синдром Дресслера после перенесенного инфаркта миокарда и операций на. открытом сердце;
- аллергические состояния;
- заболевания с глубоким нарушением обмена веществ (подагра, амилоидоз, ХПН с уремией и др.);
- лекарственные средства (прокаинамид, кромоглициевая кислота, гидралазин, гепарин, непрямые антикоагулянты, эметин, миноксидил);
- идиопатические перикардиты.
Патогенез перикардита
Воспалительный процесс в перикарде приводит к усиленной экссудации в его полость жидких фракций крови, которые всасываются здоровыми участками перикарда. В дальнейшем формируется фибринозный перикардит.
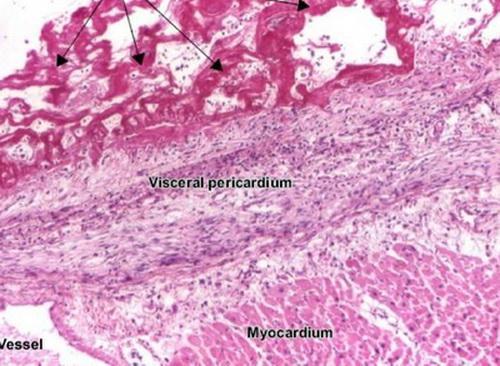
Мезотелий под фибрином разрушается, и фибринозные массы срастаются с подлежащей тканью. При тотальном вовлечении перикарда в процесс развивается экссудативный перикардит.
Симптомы перикардита
Симптомы определяются характером основного заболевания, наличием выпота, его количеством и скоростью накопления. Жалобы на постоянные загрудинные боли, быструю утомляемость, одышку, сердцебиение, кашель. Возможны боли в суставах, повышение температуры. При объективном обследовании обращают на себя внимание: цианоз, кардиомегалия, верхушечный толчок не пальпируется, при синусовом ритме – парадоксальный пульс, синдром Фридриха – пульсация и диастолический коллапс яремных вен; при аускультации – шум трения перикарда, двукомпонентный, грубый, скребущий.
Читать также Гигантоклеточный артериит — патогенез, симптомы, диагностика, лечение
Острый сухой (фибринозный) перикадит – воспаление, сопровождающееся отложением фибрина на перикарде, чаще вирусной этиологии; проявляется болью в грудной клетке. Тупая, интенсивная режущая боль, может иррадиировать в шею, спину, плечи, эпигастральную область. Длится, как правило, несколько часов или дней. Шум лучше выслушивается в III-IV межреберьях слева от грудины. Симптомы правожелудочковой недостаточности – отеки, асцит, гидроторакс, гепатомегалия. Расширение яремных вен при давлении на правую подреберную область (симптом Плеша). Тоны сердца ослаблены.
Экссудативный перикардит – воспаление перикарда с накоплением выпота в полости околосердечной сумки. При стремительном накоплении жидкости может возникнуть симптом тампонады сердца. При медленном накоплении не вызывает клинической симптоматики. Причины: вирусная, идиопатическая, злокачественные опухоли, травма, СКВ, ревматоидный артрит и др.

Выпот в перикарде обнаруживают во время рентгенологического исследования или при ЭхоКГ. Шум трения перикарда нехарактерен. При накоплении значительного количества жидкости появляется боль в грудной клетке с иррадиацией в левое плечо, кашель, слабость, сердцебиение. При исследовании – цианоз, набухание шейных вен в положении лежа, тахикардия и снижение артериального давления, ослабление или отсутствие сердечного толчка, расширение границ сердца во все стороны.
Констриктивный (сдавливающий, слипчивый, адгезивный) перикардит характеризуется утолщением и сращением листков перикарда, при этом в 50% случаев их кальцификацией, приводящим к сдавлению камер сердца и ограничению их диастолического наполнения. Возникает в результате формирования рубцовой ткани в исходе острого или хронического рецидивирующего перикардита.
Читать также Атеросклероз — причины, симптомы, лечение, профилактика
Больных беспокоит одышка при физической нагрузке, повышенная утомляемость, похудание. В последующем возникают признаки правожелудочковой недостаточности: тяжесть и боли в правом подреберье, асцит, периферические отеки, вынужденное положение (ортопноэ), шейные вены расширены, не спадаются на вдохе, артериальное давление снижено. Область верхушки сердца во время систолы втягивается и выпячивается во время диастолы. Печень и селезенка увеличены. Тоны сердца при значительной облитерации приглушены. У 1/3 больных в диастолу выслушивается перикардиальный щелчок в результате резкого превращения наполнения желудочков в диастолу.
Диагностика перикардита
1. Общий анализ крови – лейкоцитоз, повышение СОЭ.
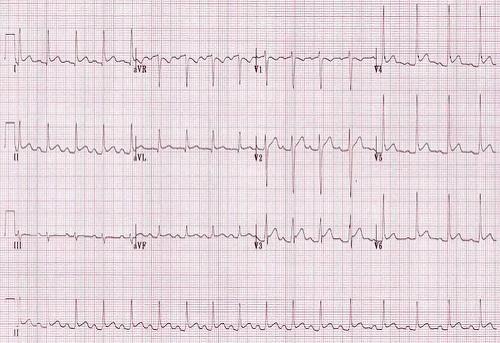
2. ЭКГ– снижение вольтажа желудочковых комплексов, расширение и увеличение амплитуды зубца R, конкордатный подъем сегмента ST во всех отведениях.

3. ЭхоКГ – при гидроперикарде визуализация жидкости в полости перикарда; усиление эхо-сигнала и акустическая тень при кальцинозе перикарда. Отсутствие конечного диастолического пика на кривой наполнения правого желудочка. Высокочувствительный критерий констрикции – уменьшение конечного диастолического объема левого желудочка на вдохе.
4. Рентгенография органов грудной клетки — при гидроперикарде объемом более 250 мл – расширение границ и сглаживание контуров сердечной тени. Снижение амплитуды или отсутствие пульсации сердечной тени при сохранении пульсации крупных сосудов, обызвествление перикарда при хроническом констриктивном перикардите.

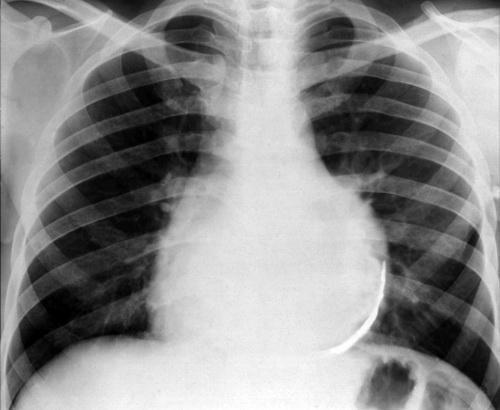
5. Более информативными методами диагностике при перикардите являются КТ и, особенно, МРТ, при которых отчетливо определяются утолщенные листки перикарда.
Читать также Гипертрофическая кардиомиопатия (ГКМП) — классификация, причины, симптомы, диагностика, лечение
6. Катетеризация сердца – конечное диастолическое давление в правом и левом желудочках уравнивается, повышение среднего давления в правом предсердии и ЦВД более 10 мм рт.ст. – основные диагностические критерии тампонады. Повышение конечного диастолического давления в правом желудочке.
7. Диагностический перикардиоцентез – проводят при выраженном гидроперикарде и неэффективности консервативной терапии; эвакуация жидкости с ее последующим цитологическим и микробиологическим исследованием.
Лечение перикардита
Острый перикардит: постельный режим, рациональное питание, этиотропная терапия – антибиотики, гемодиализ при уремии, противовоспалительная терапия при синдроме Дресслера и болезнях соединительной ткани. Для эвакуации жидкости при остром экссудативном перикардите, осложнившемся тампонадой сердца, проводят лечебный перикардиоцентез.

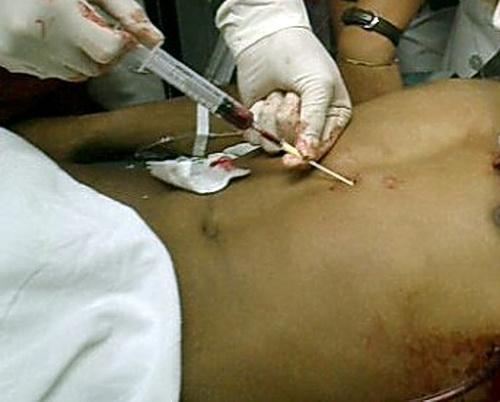
Хирургическое лечение при хроническом экссудативном или констриктивном перикардите, рецидивах тампонады при остром экссудативном перикардите, гнойном перикардите.
При хроническом констриктивном перикардите – субтотальная перикардэктомия; при хроническом экссудативном перикардите – эндоскопическая или скрытая парциальная резекция перикарда с созданием перикардиального окна, дренирующего полость перикарда в плевральную или перитонеальную полость; при гнойном перикардите или необходимости выполнения дренирующей операции при наличии гидроторакса и асцита – эндоскопическое или открытое наружное дренирование.
Прогноз при перикардите
Острый сухой перикардит может быстро разрешиться и закончиться выздоровлением. Вирусный и туберкулезный перикардиты часто осложняются тампонадой сердца или заканчиваются развитием констриктивного перикардита.
Летальность при субтотальной перикардэктомии составляет 1-20% и зависит от причины перикардита, выраженности сердечной недостаточности. Отдаленные результаты после субтотальной перикардэктомии зависят от дооперационного класса сердечной недостаточности. В течение 25 лет после успешного оперативного лечения 94% пациентов бывают работоспособными, 75% из них – практически здоровыми.